"医生,我就是胃有点胀,吃点胃药就好了……"
这样的对话,在消化科门诊每天都在上演。很多人把胃部不适当成"小毛病",随便吃点药就应付过去。但你可能不知道——这些看似普通的症状,有可能是胃癌的早期信号!
在中国,胃癌的发病率和死亡率都高居恶性肿瘤前列。每年新发胃癌病例超过40万,死亡病例接近30万。更令人担忧的是,约80%的胃癌患者确诊时已是中晚期,错过了最佳治疗时机。
胃癌到底是什么?我们的胃就像一个"食物加工厂",负责储存、搅拌和初步消化食物。胃壁由多层组织构成,最内层是黏膜层。
胃癌,简单来说,就是胃黏膜细胞发生恶性变异,不受控制地生长,形成肿瘤。这些癌细胞会不断侵蚀胃壁,甚至转移到其他器官。
可怕的是,早期胃癌几乎没有任何特异性症状!即使有不适,也很容易被误认为是普通胃炎、胃溃疡。正因如此,它被称为消化道的"沉默杀手"。
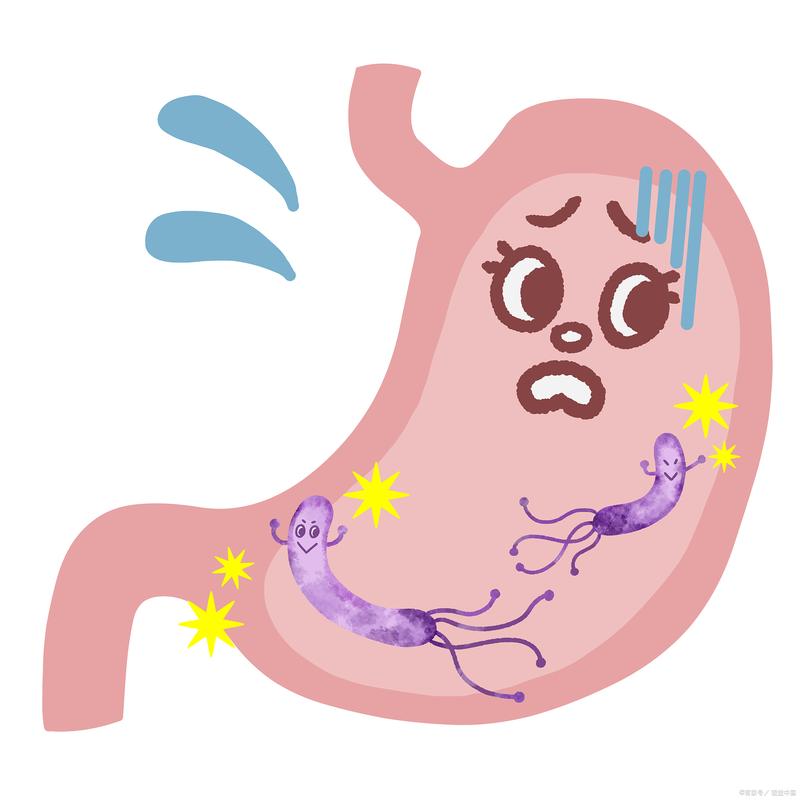
胃癌早期症状隐匿,但随着病情进展,身体会发出以下警报:
1. 上腹部不适或疼痛
最常见!表现为隐痛、胀痛或烧灼感,进食后可能加重。很多人以为是"胃病犯了",吃点胃药就应付过去。
2. 食欲减退、早饱感
吃一点就饱,对食物失去兴趣,尤其是以前爱吃的肉类。
3. 不明原因的体重下降
没有刻意减肥,但体重在短期内明显减轻。
4. 恶心、呕吐
尤其是呕吐物中带血或呈咖啡色,需高度警惕。
5. 黑便或大便潜血
大便呈柏油样黑色,或检查发现大便潜血阳性。
6. 贫血、乏力
面色苍白、容易疲劳,可能是慢性失血导致的贫血。
7. 腹部包块
晚期患者可能在上腹部摸到硬块。
特别提醒:以上症状并非胃癌独有,但如果持续存在超过2周,或40岁以上首次出现,务必及时就医检查!
以下人群患胃癌的风险明显高于普通人:
1. 幽门螺杆菌感染者
这是胃癌最重要的可控危险因素!幽门螺杆菌会破坏胃黏膜,引发慢性炎症,逐步发展为萎缩性胃炎、肠上皮化生,最终可能癌变。
2. 有胃癌家族史的人
直系亲属有胃癌病史,患病风险增加2-3倍。
3. 慢性胃病患者
慢性萎缩性胃炎、胃溃疡、胃息肉、手术后残胃等,都是癌前病变或高危因素。
4. 不良饮食习惯者
爱吃腌制、熏制、烧烤食品
高盐饮食
少吃新鲜蔬菜水果
饮食不规律、暴饮暴食
5. 吸烟、酗酒者
烟草和酒精都会损伤胃黏膜,增加癌变风险。
6. 中老年人
胃癌发病率随年龄增长而上升,50岁以上风险明显增加。
7. 特定地区居民
我国西北、东北沿海地区胃癌发病率较高。
1. 根除幽门螺杆菌
如果检查发现幽门螺杆菌阳性,建议在医生指导下进行规范根除治疗。这是预防胃癌最有效的措施之一!
2. 调整饮食习惯
少吃腌制、熏制、烧烤食品
控制盐摄入,每日不超过5克
多吃新鲜蔬菜水果
规律进食,细嚼慢咽
不吃过烫的食物
3. 戒烟限酒
烟草和酒精都是明确的致癌因素,尽早戒除。
4. 治疗癌前病变
慢性萎缩性胃炎、肠上皮化生、异型增生等癌前病变,需要定期随访和积极治疗。
5. 定期筛查
高危人群建议定期做胃镜检查,早发现、早治疗。

胃镜是诊断胃癌的"金标准"!
很多人害怕做胃镜,但现在的无痛胃镜技术已经相当成熟,睡一觉就完成了检查。
筛查建议:
1. 一般人群:40岁以上建议做一次基线胃镜检查
2. 高危人群:40岁开始,每1-2年检查一次
3. 已有癌前病变者:根据医生建议缩短随访间隔
其他检查:
1. 幽门螺杆菌检测(呼气试验、粪便抗原等)
2. 血清胃功能检测
3. 肿瘤标志物检查(如CEA、CA19-9等)
记住:肿瘤标志物正常≠没有胃癌!胃镜才是确诊的关键。
不幸确诊,还能治好吗?能!关键在于发现早晚!
1. 早期胃癌:
5年生存率可达90%以上!部分早期胃癌甚至可以通过内镜下切除,无需开刀,创伤小、恢复快。
2. 进展期胃癌:
需要综合治疗,包括手术、化疗、放疗、靶向治疗、免疫治疗等。虽然治疗难度增加,但仍有治愈或长期生存的可能。
3. 晚期胃癌:
以延长生存期、提高生活质量为目标。近年来,靶向药物和免疫治疗为晚期患者带来了新希望。
核心原则:早发现、早诊断、早治疗!

误区1:年轻人不会得胃癌
错!近年来胃癌年轻化趋势明显,30岁以下患者并不少见。
误区2:胃不疼就没事
错!早期胃癌可能完全没有疼痛感,等疼的时候往往已不是早期。
误区3:胃药能治百病
错!胃药只能缓解症状,不能治疗胃癌。盲目吃药可能延误诊断。
误区4:做一次胃镜管一辈子
错!胃黏膜会持续变化,高危人群需要定期复查。
误区5:胃癌一定会遗传
错!只有少数胃癌与遗传基因相关,大多数是后天因素导致。
胃癌不是"绝症",但它是"懒癌"——懒在筛查,懒在重视。
我国胃癌的5年生存率只有约35%,远低于日本、韩国的70%以上。差距不在医疗技术,而在筛查意识和早诊率。
胃只有一次,别等失去才后悔!