颈椎退行性病变(CDD)是一类常见病、多发病,常导致颈肩痛、肢体麻木及活动受限等,严重影响患者生活质量,给患者及其家庭和社会带来沉重负担。
一、定义
CDD 是指颈椎退行性改变及其继发的相邻结构病理改变累及周围组织结构(神经、血管等)并引起一系列临床表现的一类疾病。
二、流行病学
中国成年人群中,CDD 总体患病率10%~15%,60岁以上人群患病率显著升高。不同性别、年龄、职业和地区的人群,CDD 发病存在差异,患病率呈逐年升高和年轻化趋势。
三、高危因素
1. 年龄因素:随着年龄的增长,CDD 患病率呈上升趋势,但近年来有年轻化趋势。
2. 职业因素:长期低头工作者(如财务人员、信息技术从业者、教师、学生等)、体力劳动者(如搬运工、建筑工人、矿井工人等)、职业驾驶人员等。
3. 生活习惯因素:不良姿势、久坐不动、枕头高度不当等。
4. 其他因素:既往有颈部外伤、颈椎病家族史者、肥胖、绝经后女性等。
四、发病机制及分期
1. 颈椎间盘变性期(早期)
核心病理:髓核及周边组织失水、变性、移位,伴炎症;椎间盘变性、椎节松动失稳,相关韧带退行性改变。
不稳定导致椎间盘应力不均、损伤,产生炎症介质,纤维环撕裂,刺激窦椎神经末梢,引发颈椎间盘源性疼痛。
2. 颈椎间盘髓核突出期(中期)
核心病理:椎间盘退变加重,因后纵韧带薄弱,髓核易向后突出,严重时穿破后纵韧带脱出至椎管。
突出/脱出组织刺激窦椎神经,可压迫脊神经根或脊髓,症状与突出位置、大小及椎管狭窄情况相关。
椎节不稳、髓核突出可导致韧带/骨膜撕裂、血肿形成,为后续病变奠定基础;先天椎管狭窄程度与发病及病情正相关。
3. 颈椎骨赘形成期(晚期)
核心病理:中期病变延续,椎管内髓核相关血肿骨化,或后纵韧带-椎间盘间隙血肿机化、钙化/骨化,形成骨赘。
五、临床表现和诊断标准

六、鉴别诊断



七、诊断与评估流程
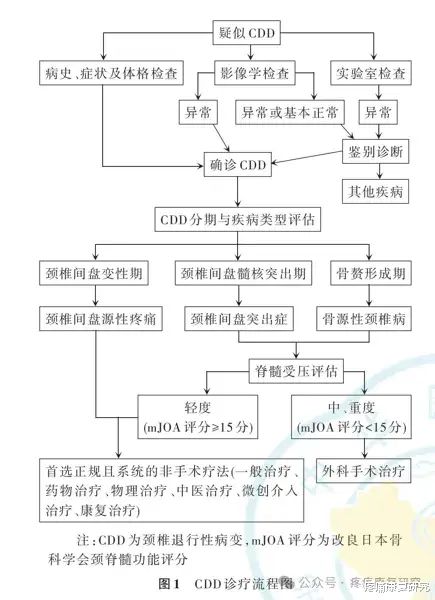
八、治疗
(一)治疗原则
1. 针对病因和发病机制治疗。
2. 一般治疗、物理治疗及药物治疗为基础。
3. 微创介入治疗是关键技术。
4. 实行全病程管理。
(二)治疗方法
1. 一般治疗
一般治疗主要包括健康教育、心理治疗等。
健康教育主要包括CDD 基础知识、生活习惯、运动锻炼、心理疏导、自我管理、自我效能等,如纠正不良体态,注重颈部肌肉锻炼,避免对颈椎有危险的活动,能够有效防治CDD,提高治疗依从性,减少复发率,改善生活质量。
心理治疗主要包括认知疗法、正念冥想、心身疗法等,具体应用时可联合其他方法对患者进行干预。
2.药物治疗
包括非甾体抗炎药(NSAIDs)、曲马多、阿片类镇痛药、肌肉松弛药、抗抑郁药、钙离子通道药物、糖皮质激素、中成药等。
要注意药物不良反应并遵循个体化用药原则。
3.物理治疗
包括各种物理因子治疗和运动疗法。
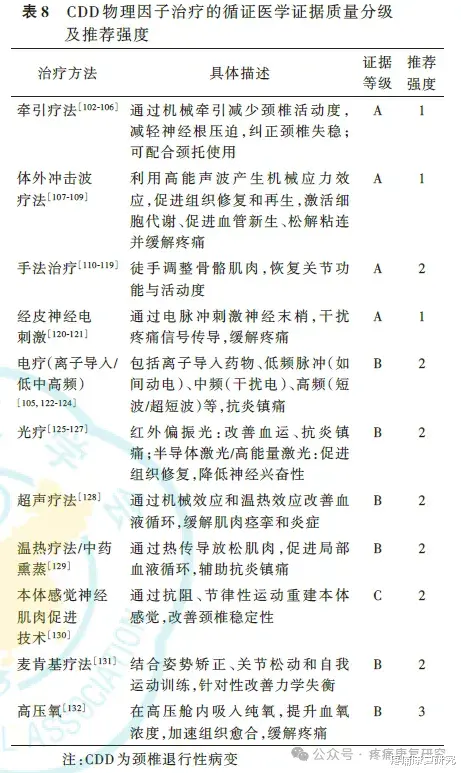
(1)物理因子治疗
主要包括颈椎牵引、光疗、电疗、磁疗、超声电刺激、离子导入、高能量激光、体外冲击波疗法等。脊髓型颈椎病禁用强效手法及暴力牵引。
(2)运动疗法
主要包含8个肌肉的拉伸和增强颈背部及肩部肌肉的练习。

4.中医治疗
主要包括内治法和外治法。内治法包括中成药和汤药,外治法包括针灸、推拿、热敷、拔罐、刮痧、火针、气功疗法及针刀等。
5. 微创介入治疗
微创介入治疗主要包括神经阻滞、臭氧注射富血小板血浆(PRP)注射、射频热凝术或脉冲射频术、低温等离子髓核成形术、胶原酶溶解术、脊柱内镜技术、椎间盘低能量激光消融术等。
6.外科手术治疗
包括前路、后路、前后联合入路,主要目的为减压和重建稳定,进行外科手术治疗需严格掌握适应证和禁忌证。
7.疗效评估与随访
(1) 评估指标:疼痛视觉模拟量表(VAS)、颈椎功能障碍指数(NDI)、神经电生理检查(肌电图、体感诱发电位)等。
(2) 随访周期:急性期每周随访,慢性期每4~6周随访,调整方案需基于客观指标变化。
参考文献:中国颈椎退行性病变诊疗指南制订专家组, 等. 中国颈椎退行性病变诊疗指南(2025版)[J]. 中华疼痛学杂志,2025, 21(4): 484-499.
