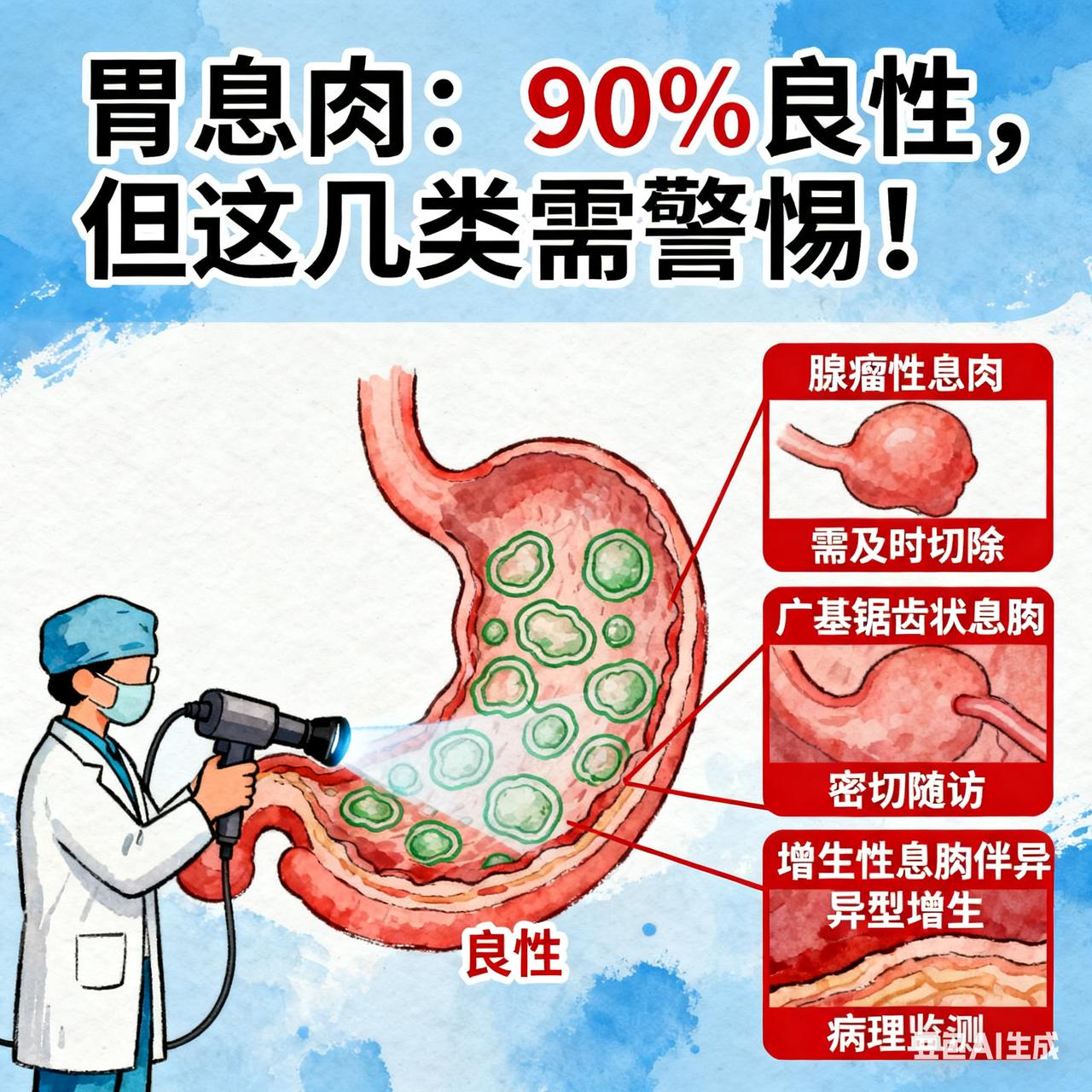
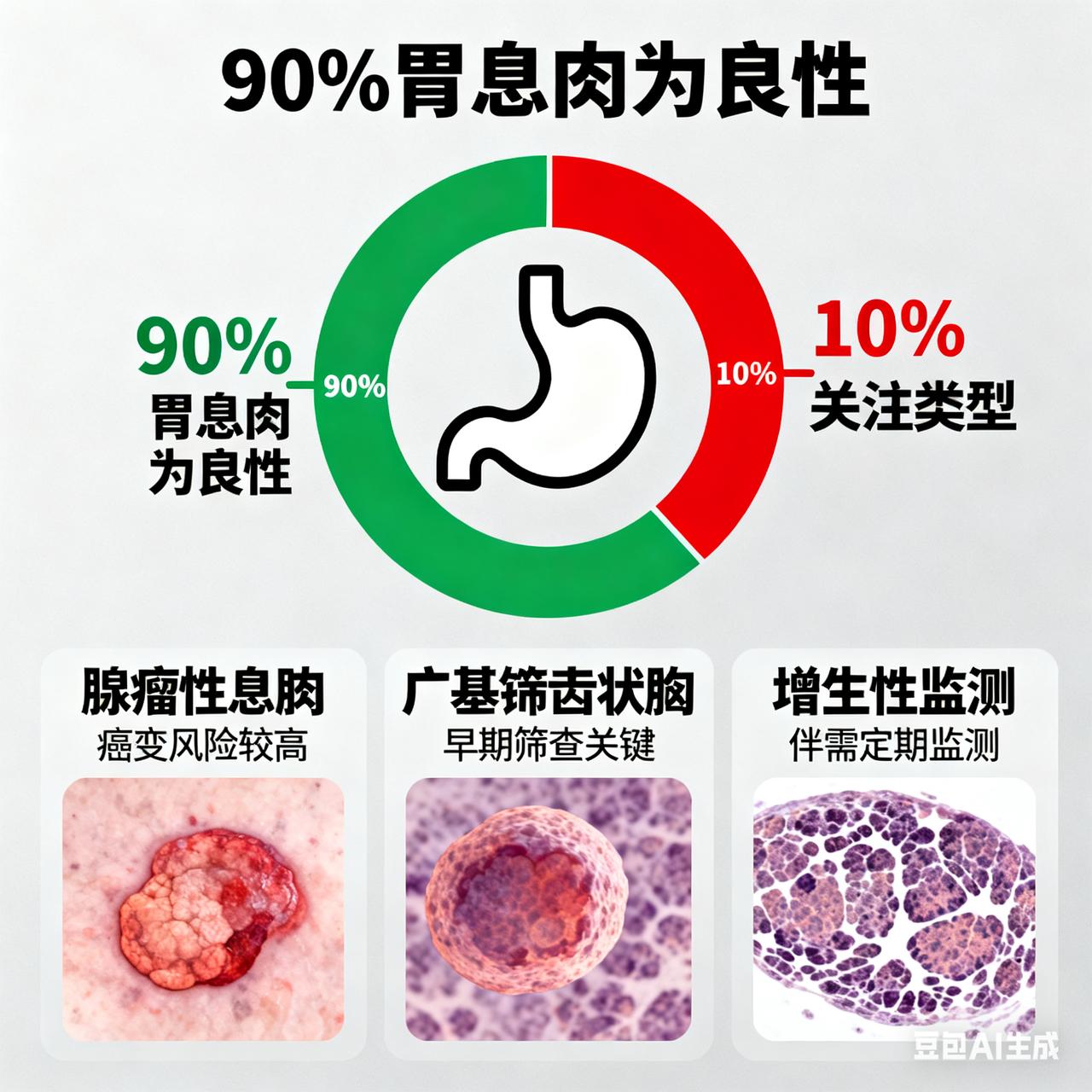
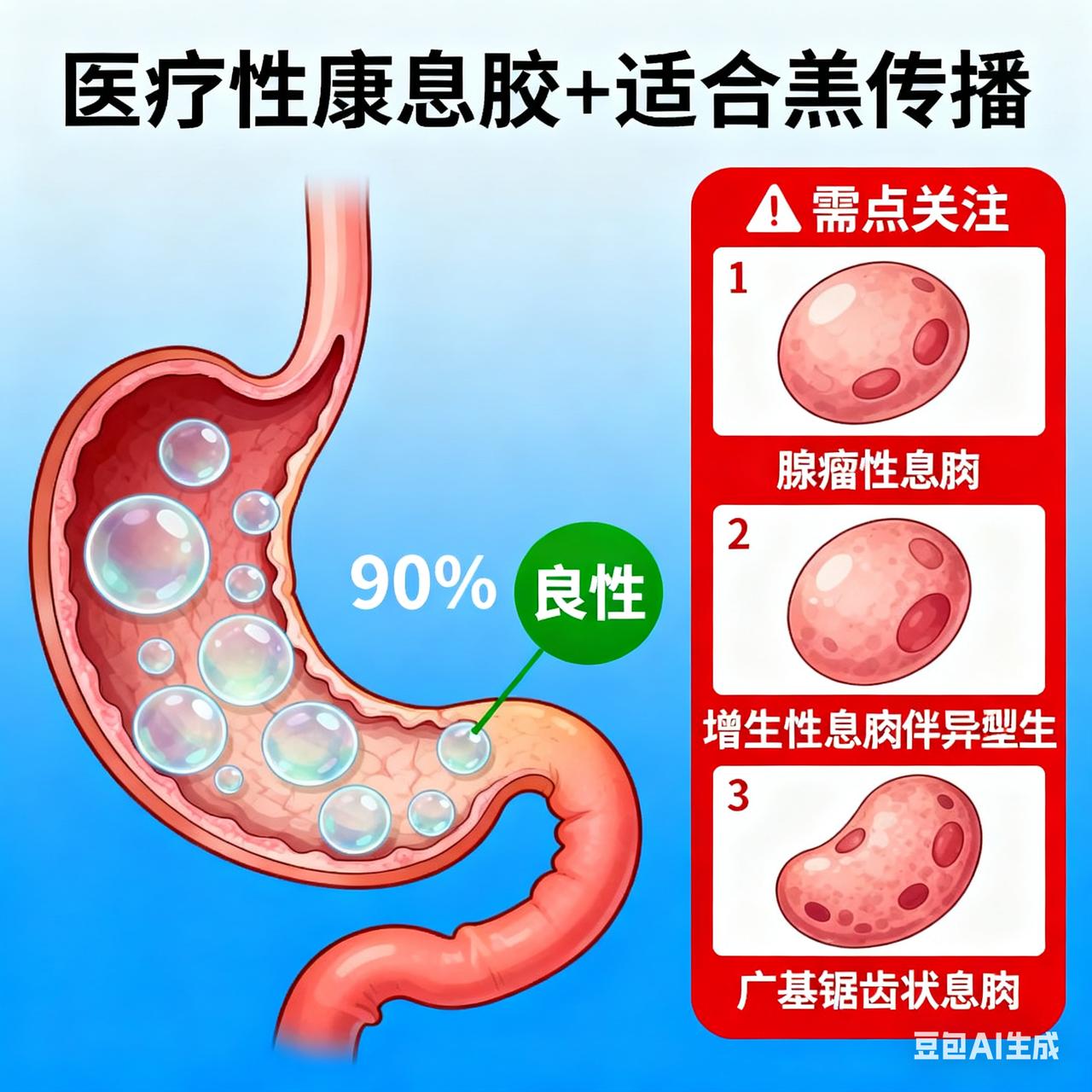
胃息肉 90% 是良性?专家:这种类型必须重点关注 这些位置长了息肉,一定要当心!尤其这种几乎100%会癌变 息肉是人体黏膜表面异常增生的组织,看似不起眼,却可能暗藏癌变危机。不同部位的息肉风险各异,但有一种类型需高度警惕——家族性腺瘤性息肉病(FAP),其癌变率接近100%,堪称“隐形杀手”。 肠道息肉:高危类型需早筛早治 肠道是息肉高发区,其中腺瘤性息肉风险最高。绒毛状腺瘤癌变率可达50%,管状腺瘤约20%,直径超过1厘米的息肉癌变风险显著上升。而FAP患者的大肠内布满数百至数千枚息肉,若不干预,35-40岁几乎100%发展为结肠癌。这类息肉早期可能仅表现为轻微腹痛、腹泻或便血,易被忽视,但随息肉增多,患者可能出现贫血、体重下降等症状。 胃息肉:腺瘤型需警惕,幽门螺杆菌是诱因 胃息肉中,腺瘤性息肉癌变风险较高,尤其直径超过2厘米的广基息肉,癌变概率可达20%-40%。增生性息肉虽常见,但癌变风险低,多与慢性胃炎、幽门螺杆菌感染相关。胃底腺息肉则与长期使用质子泵抑制剂(如奥美拉唑)有关,多数无须特殊处理。 胆囊息肉:直径>1cm需手术 胆囊息肉多为良性,但腺瘤性息肉癌变概率可达30%,尤其单发、宽基底、直径超过1厘米的病灶。若超声检查显示息肉血流丰富、基底宽大或合并胆囊壁增厚,需考虑手术干预。 关键预防:早筛、早治、早复查 息肉癌变并非“突然发生”,而是长期炎症、基因易感性与不良生活方式共同作用的结果。预防需做到: 1. 定期筛查:40岁以上人群每5-10年做一次胃肠镜;有家族史者提前至30岁开始筛查。 2. 健康生活:低脂高纤维饮食、戒烟限酒、控制体重、规律运动。 3. 术后随访:腺瘤性息肉切除后需每1-3年复查肠镜,高危病变需每年复查。 息肉不可怕,忽视才致命。一次肠镜、一次活检,可能为你挡住一场癌症风暴。