宫颈癌是中国女性中发病率仅次于乳腺癌的妇科恶性肿瘤,对女性健康和生命构成了严重威胁。据相关统计,我国每年新发宫颈癌病例约13.2万,死亡病例超过5.3万,防控形势十分严峻。

HPV(人乳头瘤病毒)是宫颈癌的主要致病因素。目前已发现HPV有100多种亚型,根据其侵犯部位可分为皮肤型与黏膜型,根据致癌风险则分为低危型与高危型。持续性高危型HPV感染是宫颈癌及癌前病变的主要致病因素。
疫苗与免疫疗法的双重防线宫颈癌是首个明确病因的癌症,也是目前唯一可通过疫苗预防的恶性肿瘤。市面上的二价、四价和九价HPV疫苗覆盖的病毒亚型范围逐渐扩大,但疫苗主要用于预防,对已感染HPV或已患宫颈癌的患者效果有限。因此,免疫疗法成为宫颈癌干预的新方向。
免疫重建:清除HPV的关键HPV感染难以根治的原因在于患者体内存在特异性免疫缺陷,无法有效清除潜伏在细胞内的病毒。修复和重建患者的特异性免疫应答是清除HPV的关键。当HPV侵入人体后,免疫细胞会启动细胞免疫机制,聚集于感染部位,识别病毒抗原并激活特异性免疫反应,最终清除病毒。免疫细胞疗法可以增强这一过程的效率与精准性。
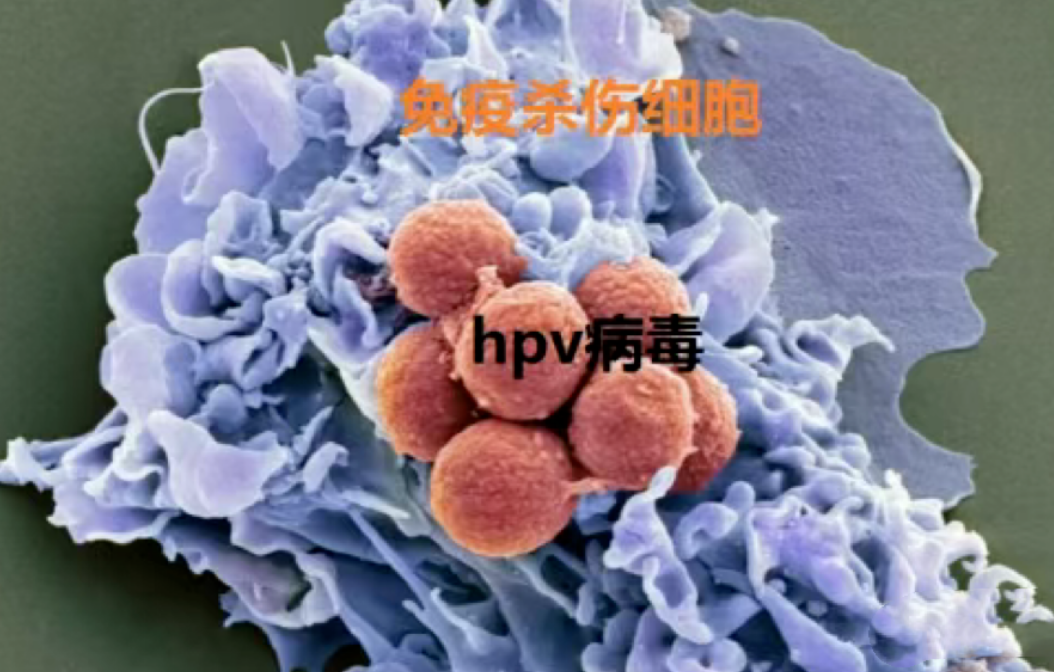
免疫细胞疗法是从患者外周血中提取免疫细胞,经过体外扩增、活化或基因修饰后,回输至患者体内,使其精准识别并杀伤肿瘤细胞或病毒感染细胞,同时调节和增强整体免疫功能。该技术已成为肿瘤干预领域的重要突破。
该疗法主要适用于以下人群:
HPV感染者,包括携带病毒、出现白带异常或接触性出血等症状者;
免疫力低下人群,如反复生殖道感染、易感冒、长期疲劳者;
宫颈癌预防人群,包括长期高危HPV感染、CIN1–3病变、不规则出血或具有肿瘤家族史者。
与传统手术、放化疗不同,免疫细胞疗法着眼于恢复机体自身的抗肿瘤免疫力,从根源上阻遏肿瘤发展,并修复免疫微环境。
中国人民解放军医院进行的一项临床试验表明,放疗联合自身免疫细胞治疗可以显著增强宫颈癌患者的免疫功能,提高对肿瘤细胞的杀伤作用,从而延长生存期。研究针对68名宫颈癌患者,其中放疗组38例,联合自身免疫细胞治疗组30例。结果显示,联合治疗组患者的免疫细胞绝对值显著高于放疗组,且生存期明显延长。具体数据显示,联合治疗组中患者(Ⅰb-Ⅳ期)1、2和5年总生存率分别为93.3%、83.3%和76.6%,明显高于放疗组的86.82%、68.4%和57.9%。

宫颈癌是病因明确且可防可控的肿瘤。世界卫生组织(WHO)推荐适龄女性接种HPV疫苗作为一级预防,定期进行HPV/TCT筛查作为二级预防。对于已感染HPV或发生宫颈病变者,应加强随访与监测;而对于宫颈癌患者而言,以免疫细胞疗法为代表的新型干预手段,正带来新的希望与选择。